La menopausia es un proceso biológico natural de envejecimiento que marca el final del ciclo menstrual y de la edad reproductiva de la mujer1. También marca el cese casi total de la actividad hormonal de los ovarios.

La menopausia natural se define como el final permanente de los ciclos menstruales, confirmado tras 12 meses consecutivos sin menstruación, sin causa fisiológica o patológica identificable y sin intervenciones médicas o quirúrgicas como la radioterapia, determinadas quimioterapias o la extirpación quirúrgica de los ovarios1.
La mayoría de las mujeres suelen experimentar la menopausia entre los 45 y los 55 años, con una media de 51 años. Esto ha sido así desde la antigüedad; sin embargo, debido al aumento de la esperanza de vida, las mujeres pasan ahora casi un tercio de su vida en la fase posmenopáusica2.
Dado que la transición menopáusica está impulsada por una disminución gradual de la función ovárica y de las hormonas reproductivas clave, los intervalos de edad para la menopausia varían significativamente. Cuando la menopausia se produce antes de los 40 años, se conoce como menopausia prematura; cuando se produce entre los 40 y los 45 años, es menopausia precoz, y después de los 55 años, se conoce como menopausia tardía.
La menopausia y el sexo están estrechamente ligados. El periodo no sólo afecta a la salud física, las relaciones y la autoestima, sino que también provoca cambios notables en la salud sexual, dando lugar a síntomas como la sequedad vaginal en la menopausia, molestias durante la intimidad y disminución de la libido. A pesar de ello, muchas mujeres creen que es algo que deben soportar en silencio, pero la concienciación y el apoyo basado en pruebas pueden marcar la diferencia.
Entender la menopausia y los cambios hormonales
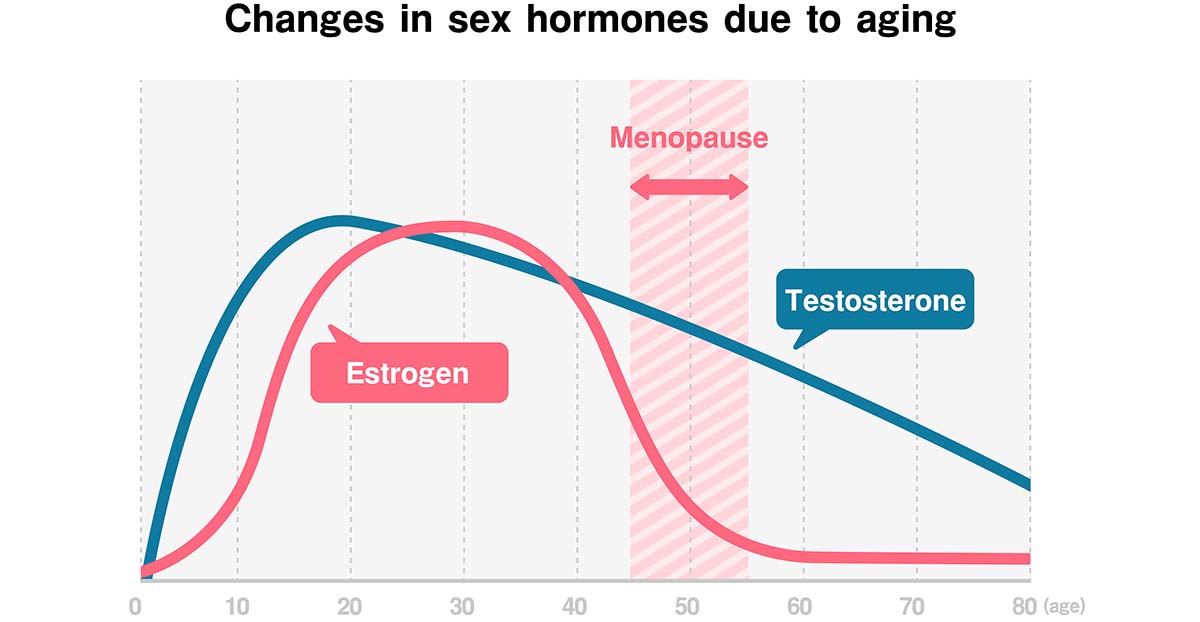
A medida que se acerca la menopausia, empiezan a disminuir los niveles de hormonas liberadas por los ovarios envejecidos, como el estradiol, la progesterona, la hormona antimülleriana (AMH) y la inhibina B. La disminución de las hormonas ováricas reduce la retroalimentación negativa, con lo que aumentan los niveles de hormona foliculoestimulante (FSH) producida por la hipófisis. El descenso del estradiol, la inhibina B y la AMH y el aumento de la FSH marcan el final de la edad reproductiva3.

También se produce un descenso de la testosterona, una hormona que influye tanto en el metabolismo como en la menopausia y el sexo, lo que puede contribuir a que la menopausia afecte a la libido y la función sexual.
Repercusiones de los cambios hormonales en el organismo
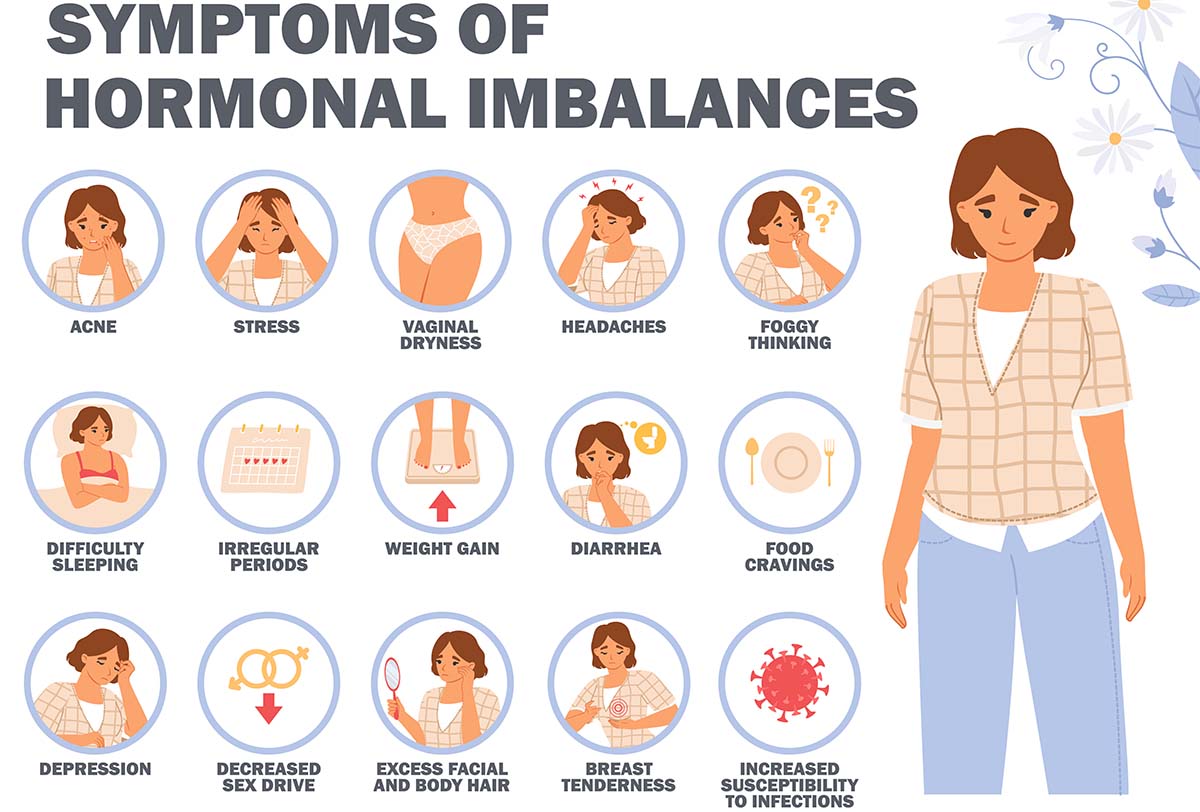
La disminución de las hormonas, en particular los estrógenos, la progesterona y, en menor medida, la testosterona, tiene efectos muy variados en la mujer menopáusica, algunos de los cuales son;
1. Cambios en la vejiga y el suelo pélvico
- La disminución de los niveles de estrógenos puede aumentar el riesgo de infecciones urinarias y debilitar el soporte del suelo pélvico, lo que provoca disfunciones del tracto urinario inferior, con lo que algunas mujeres presentan urgencia urinaria, incontinencia e incluso prolapso de órganos pélvicos.
2. Huesos y articulaciones
- Dado que los estrógenos intervienen en el mantenimiento de la densidad ósea, su disminución conduce a la pérdida de masa ósea, lo que aumenta el riesgo de fracturas. Algunas mujeres también se quejan de dolor y rigidez en las articulaciones, lo que puede atribuirse a los efectos del bajo nivel de estrógenos y al envejecimiento.
3. 3. Sistema cardiovascular
- El efecto protector del estrógeno sobre el corazón y los vasos sanguíneos ayuda a mantener las arterias flexibles y los niveles de colesterol equilibrados. De ahí que, tras la menopausia, las mujeres corran un mayor riesgo de sufrir enfermedades cardiovasculares, como hipertensión y acumulación de placa en los vasos sanguíneos endurecidos.
4. Metabolismo y peso
- Los cambios en los niveles hormonales pueden ralentizar el metabolismo y provocar la acumulación de grasa, especialmente alrededor del abdomen. También puede aumentar el riesgo de diabetes de tipo 2 y síndrome metabólico debido a la resistencia a la insulina.
- Algunas mujeres también han informado de un aumento del apetito o de los antojos durante el periodo menopáusico, lo que puede conducir inadvertidamente a un aumento de peso.
5. Piel, pelo y composición corporal
- La elasticidad de la piel, su colágeno y la retención de humedad dependen de los estrógenos; por ello, unos niveles hormonales bajos provocan una piel más fina, menos elástica y más seca. La disminución de los niveles de estrógenos también está implicada en el adelgazamiento y la caída del cabello
- Con el tiempo, puede producirse una pérdida de masa muscular y un aumento de la masa grasa.
6. Estado de ánimo, cerebro y sueño
- Durante la transición menopáusica, puede aparecer irritabilidad, ansiedad y depresión. Esto se debe en parte al papel de los estrógenos en la modulación de neurotransmisores como la serotonina y la dopamina6.
- Las lagunas de memoria, la dificultad para concentrarse (a menudo denominada «niebla cerebral») y el insomnio pueden afectar a la salud emocional y mental.
7. Sistema vasomotor
Los síntomas vasomotores, que están mediados por el hipotálamo, son con diferencia el síntoma de la menopausia más ampliamente descrito (afectan al 80% de las mujeres)4. Se caracterizan por una sensación repentina de calor con enrojecimiento de la piel, malestar, palpitaciones y sudoración. Estas sensaciones suelen durar varios minutos, pero son algunos de los síntomas más temporales y suelen desaparecer con el tiempo.
Efectos comunes de la menopausia en el sexo: Lo que es normal
1. Cambios genitales
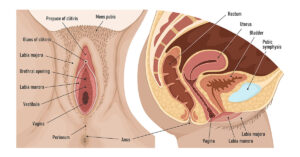
- La reducción de la producción de estrógenos por los ovarios provoca el adelgazamiento de la pared vaginal, la disminución de la elasticidad de la pared vaginal y la reducción de la producción de fluidos y mucosidad que mantienen la vagina lubricada y flexible. Esto puede provocar picor vaginal, sequedad, sensación de quemazón e incluso molestias o relaciones sexuales dolorosas durante la menopausia.
- La pared de la vagina puede volverse más frágil y el canal vaginal puede acortarse con el tiempo (atrofia vaginal), lo que conduce a la menopausia y a problemas de intimidad.
- Junto con los síntomas urinarios asociados a la menopausia, estos síntomas se conocen ahora como síndrome genitourinario de la menopausia.
2. Disminución de la libido
Algunas mujeres informan de una reducción del deseo sexual durante y después de la menopausia, que puede deberse a los efectos combinados de la disminución de estrógenos, la fatiga, las preocupaciones por la imagen corporal y los cambios en la dinámica de las relaciones, lo que explica cómo afecta la menopausia a la libido.
3. Mayor tiempo hasta la excitación
Con los cambios hormonales y el deseo sexual en la menopausia, es normal que la excitación tarde más tiempo y que la respuesta genital, como la hinchazón y la lubricación, sea menos pronunciada o más lenta. Estos cambios pueden afectar a la actividad sexual espontánea y puede ser necesaria una mayor estimulación para excitarse por completo.
4. Cambios en el orgasmo
A algunas personas les costará más llegar al orgasmo o descubrirán que sus orgasmos ya no son tan intensos. Esto puede deberse a una reducción del riego sanguíneo y de la sensibilidad nerviosa en los genitales, así como a factores psicológicos como alteraciones del estado de ánimo y ansiedad.
Lo que no es normal: signos que justifican la atención médica
Aunque se esperan muchos cambios sexuales durante la menopausia, algunos síntomas van más allá de lo típico y requieren una evaluación médica. Estos síntomas podrían indicar afecciones que van más allá de los efectos de la menopausia en el sexo y no deben ignorarse. Reconocer estas señales de alarma es esencial para garantizar que no se pasen por alto ni se descarten problemas tratables.
1. Dolor persistente o intenso durante el coito (dispareunia)
Las molestias ocasionales y el dolor leve pueden ser normales, pero las relaciones sexuales intensamente dolorosas durante la menopausia no lo son y pueden deberse a infecciones u otros trastornos pélvicos que requieren tratamiento.
2. Sangrado después del coito
El sangrado postcoital no es un síntoma típico de la menopausia y siempre debe evaluarse. Puede ser consecuencia de una atrofia vaginal o de algo más grave, como cambios precancerosos o cancerosos en el cuello uterino o el útero.
3. Pérdida repentina del deseo sexual
Cabe esperar una disminución gradual de la libido, pero una caída repentina o una pérdida grave del interés sexual pueden ser consecuencia de una depresión u otros trastornos psicológicos.
4. Incontinencia urinaria
Un porcentaje significativo de mujeres menopáusicas sufre incontinencia urinaria; sin embargo, ésta puede empeorar con el tiempo si no se trata.
Si experimenta alguno de estos problemas, recuerde que no tiene por qué limitarse a «aguantarse». Existen soluciones eficaces cuando busca ayuda de sus profesionales sanitarios.
Cómo pueden ayudar los tratamientos médicos y los expertos
Existe una amplia gama de tratamientos de salud sexual para la menopausia y apoyo profesional para ayudar a las mujeres a recuperar la comodidad, la confianza y la intimidad.
He aquí cómo pueden ayudar los tratamientos médicos avanzados:
1. Terapia hormonal sustitutiva (THS)
La THS consiste en administrar estrógenos sintéticos (a veces combinados con progesterona) como suplemento a las hormonas del cuerpo, que se están agotando, para aliviar síntomas como la sequedad vaginal durante la menopausia, la atrofia vaginal, los sofocos y los trastornos del estado de ánimo. Aunque todavía se debate su relación beneficio-riesgo, la terapia estrogénica localizada (como cremas, anillos o comprimidos vaginales), dirigida específicamente a los síntomas genitales, suele tener efectos secundarios sistémicos mínimos o nulos.
2. Tratamientos no hormonales
Para aquellas en las que la terapia hormonal está contraindicada o que simplemente prefieren no utilizarla, las opciones no hormonales, como los lubricantes vaginales, pueden ayudar a mejorar el confort vaginal y reducir el dolor durante el coito. Para los síntomas vasomotores, ciertos medicamentos como la paroxetina y el fezolinetant, aprobados por la FDA, disminuyen estos síntomas y mejoran la calidad de vida.
3. Terapia del suelo pélvico
La fisioterapia del suelo pélvico refuerza los músculos que sostienen la vejiga, el útero y el recto. Se utiliza para tratar la incontinencia, el dolor pélvico y la disminución de la sensibilidad sexual. Técnicas como los ejercicios de Kegel y la biorretroalimentación se utilizan habitualmente y ayudan a mejorar los resultados en la menopausia y la intimidad.
4. Tratamientos de rejuvenecimiento vaginal
El rejuvenecimiento vaginal se refiere a una variedad de tratamientos quirúrgicos y no quirúrgicos diseñados para restaurar la estructura, el tacto y la función de los tejidos vaginales y vulvares. En las mujeres menopáusicas, son especialmente útiles para la sequedad vaginal, la laxitud, las molestias durante el coito, la disminución de la sensación sexual, la incontinencia urinaria y para mejorar el aspecto estético de los labios mayores.
A continuación se indican varios tipos de tratamientos de rejuvenecimiento vaginal que pueden ser beneficiosos;
1. Terapia de radiofrecuencia (por ejemplo, ThermiVa)
ThermiVa utiliza energía de radiofrecuencia controlada para calentar suavemente los tejidos vaginales, estimulando así la producción de colágeno y elastina5. Esto ayuda a aumentar la sensibilidad, mejorar la lubricación vaginal y estrechar el canal. También refuerza los tejidos que rodean la uretra, mejorando la incontinencia urinaria de leve a moderada.
2. Terapia láser (por ejemplo, MonaLisa Touch, FemTouch)
En este caso, los láseres fraccionados de CO? (como FemiLift) o Er: YAG provocan microlesiones en la pared vaginal, lo que hace que el tejido se cure por sí mismo generando nuevo colágeno, vasos sanguíneos y células epiteliales5. Esto mejora el tono vaginal, el grosor y la lubricación, y es ideal para los grados menos graves de incontinencia urinaria. Los tratamientos suelen realizarse en 2-3 o más sesiones, cada una de las cuales dura unos minutos, con mínimas molestias.
3. Inyecciones O-shot
Consiste en extraer la propia sangre de la clienta para concentrar los trombocitos y reinyectarla en zonas específicas de los tejidos de la vagina y el clítoris. El objetivo es favorecer la reparación de los tejidos, aumentar la sensibilidad y mejorar la satisfacción sexual.
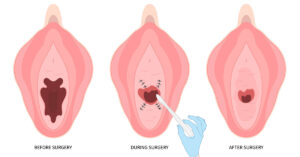
4. Vaginoplastia
Se trata de una cirugía de estrechamiento vaginal que tensa el canal vaginal restaurando el soporte muscular y fascial, a menudo mediante la disección y sutura de los tejidos subyacentes. Esto puede mejorar la intimidad sexual, la calidad de vida y los efectos generales de la menopausia en el sexo.
5. Asesoramiento para la salud sexual
Los terapeutas sexuales, psicólogos y psiquiatras pueden ayudar a abordar problemas como la libido baja, la ansiedad, la depresión o las dificultades en las relaciones. La terapia ofrece un espacio seguro para expresar problemas y frustraciones, y descubrir estrategias para afrontarlos y mejorar la confianza en uno mismo.
Qué hacer y qué no hacer durante la menopausia
La menopausia puede ser una época difícil para muchas mujeres. Aunque los cambios hormonales pueden afectar a la salud sexual y al bienestar general, la adopción de ciertas prácticas puede ayudar a gestionar estos cambios y mejorar la calidad de vida.

He aquí una guía de lo que se debe y no se debe hacer durante este periodo:
Hazlo:
1. Comuníquese con su pareja
- La comunicación abierta con su pareja sobre la menopausia y el sexo, los cambios corporales, el estado de ánimo y la intimidad es un paso importante para mantener una relación satisfactoria.
2. Busque ayuda profesional si la necesita
- No dude nunca en consultar a un profesional sanitario sobre la salud sexual en la menopausia si no está segura de lo que le ocurre o si experimenta síntomas inesperados.
3. Utilizar humectantes o lubricantes vaginales
- Los lubricantes o humectantes vaginales de venta sin receta médica ayudan a combatir la sequedad vaginal en la menopausia, haciendo que las relaciones sexuales sean más cómodas.
4. Mantener un estilo de vida saludable
- Hacer ejercicio con regularidad, seguir una dieta equilibrada y dormir bien pueden mejorar el estado de ánimo, los niveles de energía y la salud en general. Los ejercicios de Kegel fortalecen los músculos pélvicos y ayudan a controlar la incontinencia urinaria o el prolapso pélvico.
5. Tratamientos de rejuvenecimiento vaginal
- Los síntomas del síndrome genitourinario de la menopausia (GSM), como la sequedad vaginal, la laxitud o las molestias durante el coito, pueden mejorar con tratamientos no quirúrgicos como la radiofrecuencia o la terapia láser.
6. Abordar la salud emocional
- Envejecer es una bendición, así que sé indulgente contigo mismo. Si te sientes ansioso, deprimido o desconectado, busca asesoramiento o terapia.
No hacer:
1. No ignore el dolor
- Si experimentas cambios sexuales durante la menopausia, como dolor genital persistente o sensación de quemazón, no lo ignores. Busca atención médica.
2. No te avergüences ni te sientas incómodo
- La menopausia y los cambios en la salud sexual son parte natural de la vida. No tengas vergüenza de hablar de tus síntomas con tu médico, tu pareja o un especialista.
3. No ignore los cambios mentales y emocionales
- Las fluctuaciones hormonales pueden provocar cambios de humor, ansiedad o depresión. No descuides estos sentimientos; busca apoyo profesional.
4. No interrumpa la anticoncepción demasiado pronto
- Durante el periodo perimenopáusico, puede existir un ligero riesgo de embarazo hasta que los niveles de hormona foliculoestimulante alcancen el rango posmenopáusico. Si no desea quedarse embarazada, se recomienda utilizar métodos anticonceptivos al menos hasta 12 meses después de la última menstruación.
5. No evite el sexo por completo
- Es habitual que la libido disminuya durante la menopausia, pero evitar por completo el sexo debido a molestias o factores emocionales puede afectar a la intimidad y a la función sexual. Si es posible, intenta abordar los problemas subyacentes utilizando tratamientos de venta libre, buscando ayuda profesional y comunicándote con tu pareja.
6. No participar en prácticas sexuales de riesgo
- Aunque el embarazo ya no sea una preocupación, sigue siendo importante protegerse de las infecciones de transmisión sexual (ITS). Utiliza preservativos si tienes varias parejas o si tú o tu pareja no os habéis hecho la prueba de las ITS.
Preguntas frecuentes sobre la menopausia y afecciones relacionadas
1. ¿Cuánto duran los síntomas sexuales de la menopausia?
La duración de los síntomas sexuales varía mucho de una mujer a otra. Algunos síntomas, como la sequedad vaginal, la disminución de la libido o las relaciones sexuales dolorosas durante la menopausia, pueden persistir durante años o incluso empeorar con el tiempo si no se tratan. Otros pueden mejorar con el tratamiento o con cambios en el estilo de vida.
2. ¿Cuál es la diferencia entre perimenopausia y menopausia?
La perimenopausia es la fase de transición que conduce a la menopausia. Se caracteriza por niveles hormonales fluctuantes y periodos irregulares. Puede comenzar a principios o finales de los 40 y durar varios años. La menopausia, en cambio, se confirma cuando una mujer lleva 12 meses consecutivos sin menstruar.
3. ¿Es posible quedarse embarazada durante la perimenopausia y la menopausia?
Aunque la fertilidad disminuye durante la perimenopausia, el embarazo sigue siendo posible hasta que se alcanza la menopausia por completo. Una vez alcanzada la menopausia, la concepción natural ya no es posible, salvo mediante técnicas de reproducción artificial (fecundación in vitro con óvulos de donante).
4. ¿Debo seguir yendo al ginecólogo después de la menopausia?
Sí. Las mujeres posmenopáusicas siguen beneficiándose de las visitas ginecológicas periódicas para controlar la salud pélvica y detectar enfermedades como el cáncer de cuello uterino.
5. ¿Durante cuánto tiempo deben utilizar la THS las mujeres posmenopáusicas?
Las mujeres posmenopáusicas pueden utilizar la terapia hormonal sustitutiva (THS) para aliviar los síntomas, normalmente durante 3-5 años, pero puede ser apropiado un uso más prolongado si persisten los síntomas o para la prevención de la osteoporosis. La decisión debe ser individualizada, con revisiones periódicas por parte del médico para asegurarse de que los beneficios superan a los riesgos. Las directrices recomiendan utilizar la dosis eficaz más baja y continuar con la THS mientras sea necesario y seguro.
6. ¿Qué se aconseja en caso de menopausia en mujeres jóvenes?
Para las mujeres más jóvenes con menopausia precoz o prematura (antes de los 40 años), se recomienda la THS hasta la edad media de la menopausia natural (alrededor de los 51 años) para protegerlas contra la pérdida ósea, las enfermedades cardiacas y otros riesgos para la salud a largo plazo.
7. ¿Cómo deben tratarse las hemorragias imprevistas en mujeres menopáusicas con THS?
Las mujeres menopáusicas en THS que presentan hemorragias no programadas deben ser evaluadas en función del tipo y duración de la THS. Aunque es frecuente en los primeros 3-6 meses, las hemorragias persistentes o nuevas después de este periodo requieren una evaluación, que incluya un examen pélvico, una ecografía y, posiblemente, una biopsia endometrial para descartar causas graves.
Recuperar la comodidad y la confianza después de la menopausia
Aunque la menopausia es una transición natural, los cambios físicos y sexuales que conlleva pueden afectar a la calidad de vida. Síntomas como los sofocos y la sequedad vaginal son comunes y tratables. Con la información y el apoyo adecuados, las mujeres pueden mantener la comodidad, la confianza y la intimidad hasta bien entrada la posmenopausia.
En nuestra avanzada clínica de rejuvenecimiento vaginal de Nueva York, ofrecemos asesoramiento ginecológico experto y tratamientos personalizados, incluidas soluciones quirúrgicas y no quirúrgicas, para ayudarte a volver a sentirte tú misma. Si tienes problemas de intimidad, sequedad o molestias, ponte en contacto con nosotros hoy mismo para programar una consulta confidencial y explorar opciones adaptadas a tus necesidades.
Referencias
- Organización Mundial de la Salud. Menopausia. 2024. Consultado el 15 de julio de 2025. https://www.who.int/news-room/fact-sheets/detail/menopause#:~:text=Most%20women%20experience%20menopause%20between,changes%20in%20the%20menstrual%20cycle.
- Estadísticas CNCfH. Esperanza de vida. Departamento de Salud y Servicios Humanos de Estados Unidos. 2024. Consultado el 16 de noviembre de 2024. https://www.cdc.gov/nchs/fastats/life-expectancy.htm
- De Vet A, Laven JS, de Jong FH, et al. Antimüllerian hormone serum levels: a putative marker for ovarian aging. Fertil Steril. 2002;77(2):357-362. DOI: 10.1016/S0015-0282(01)02993-4
- Avis NE, Crawford SL, Greendale G, et al. Duración de los síntomas vasomotores menopáusicos durante la transición a la menopausia. JAMA Intern Med. 2015;175(4):531–539. doi:10.1001/jamainternmed.2014.8063
- Salvatore S, Nappi RE, Zerbinati N, et al. «A 12-week treatment with fractional CO? laser for vulvovaginal atrophy: a pilot study». Climacteric. 2015;18(1):125-132. https://doi.org/10.3109/13697137.2014.971454
- Soares CN. «Depresión y menopausia: conocimientos actuales y recomendaciones clínicas para una ventana crítica». Psychiatr Clin North Am. 2014 Jun;37(2):259-274. https://doi.org/10.1016/j.psc.2014.02.001